腰椎管狭窄症是一组慢性进行性脊髓、马尾及脊神经疾病。是由椎管发生的骨性和(或)纤维性狭窄引起的脊髓、马尾及脊神经根的压迫而出现相应的神经功能障碍。
文本由济南军区总医院脊柱外科主治医师黄伟敏为大家讲解腰椎管狭窄症的基础和相关临床知识,主要从历史与解剖、临床表现及外科治疗三个方面讲解退变性腰椎管狭窄症。
一、概念
腰椎管狭窄症(1umbar spinal stenosis,LSS)是指各种原因引起的腰椎骨与软组织(关节突关节、椎板、黄韧带、椎间盘等)发生形态与组织结构的变化,导致中央椎管、神经根管、椎间孔处狭窄,使神经根和或马尾神经受到压迫,引起一系列临床症状的疾病。常见的病因包括退变性、先天性、峡部裂滑脱、外伤性、医源性、代谢及内分泌疾病等。临床上以退变性腰椎管狭窄为主,多见于老年人。退变多始于椎间盘,椎间盘退变、突出,椎间盘退变导致椎间隙塌陷,使侧隐窝、椎间孔狭窄,椎间高度下降导致椎间不稳、小关节负荷增大,使小关节增生肥大,同时黄韧带可有褶皱、肥厚,这些因素导致中央椎管和侧隐窝狭窄,引起一系列临床症状。
二、历史
Wiltse报道,首例椎板减压术是在1893年,由Lane医生主刀治疗一位马尾神经综合征的病人。1900年Sachs和Frankel描述了增厚的椎板、增生的小关节和肥厚的黄韧带对神经根的压迫而造成的椎管狭窄。1910年Sumito 报道软骨发育不全发生椎管狭窄。Bailey等于1911年报道退行性变增生所产生椎管狭窄。Parker等于1937年报道黄韧带肥厚产生的椎管狭窄。Schlesinger和Taveras描述了由于椎间盘突出同时有多节段神经根受压造成的腰椎管狭窄,他们第一次提出在分析病人的症状时椎板的厚度比突出椎间盘的大小更为重要。真正阐述腰椎管狭窄症为独立疾病的是Verbiest。他在1949年报告了7例不合并其它畸形的腰椎管狭窄症病例,并提出除了发育性因素外,其他因素也可以造成椎管狭窄,并首先对椎管狭窄引起的双下肢神经性疼痛、小腿感觉障碍与肌力减退、神经性间歇性跛行进行了描述。使人们对腰椎管狭窄症有了真正意义上的认识。1954年Verbiest对椎管狭窄症作了比较系统介绍。1972年,Epstein[1]把腰椎管狭窄症划分为发育性和退变性,而退变性在临床常见,详细报道了关节突对神经根的卡压,并对侧隐窝的定义、解剖结构、发病机制作了介绍。至此,腰椎管狭窄症(包括神经根管或侧隐窝狭窄症)从腰椎疾病中分离出来,列为一种独立的疾病。
三、解剖
一)腰椎管发育
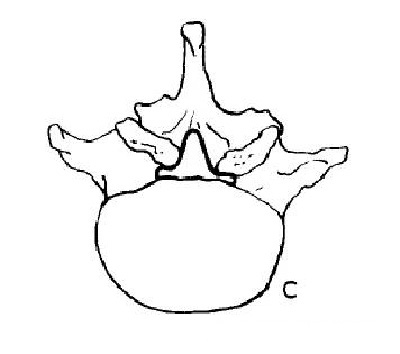
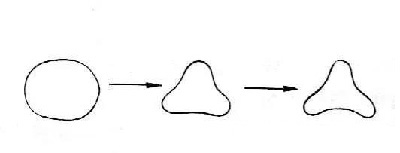
出生时腰椎管在矢状面上呈卵圆形,但随着人体的成长发育、脊柱逐渐负重,且人体的运动使腰部负荷增加,促使腰椎椎管朝着增加力学负荷强度的方向发展,至成年时腰椎管大多呈三角形和三叶草型,以L5/S1层面最为明显。
二)腰椎管解剖
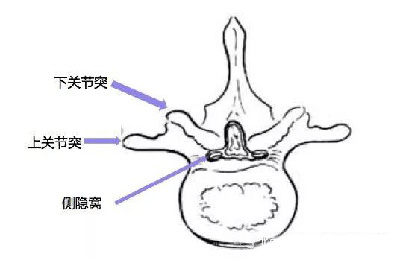
腰椎管是脊髓神经容纳和行走的通道。腰椎管前壁由椎体后壁、椎间盘后缘及后纵韧带构成,侧壁由两侧椎弓根内侧壁、椎间孔构成,后壁由椎板、关节突关节和黄韧带构成。椎管内有硬膜囊、硬膜外脂肪组织、血管及神经根走形,脊髓圆锥一般终止于L1椎体下缘,L1椎体下缘以下为马尾神经。

侧隐窝是椎管向侧方延伸的狭窄间隙,主要存在于三叶形椎管,即存在于下位两个腰椎处。侧隐窝分为上下两部分,上部为骨关节部,下部为骨性部。侧隐窝上部为骨关节部(盘-黄间隙),其前为椎间盘纤维环、椎体上后缘。 后为上关节突冠状部、关节囊、黄韧带及下关节突前缘外为椎间孔狭窄部。内向硬脊膜囊开放。侧隐窝下部为骨性部,其前为椎体后面,后为椎板峡部,内侧为硬膜囊,外侧为椎弓根,外下延续椎间孔内口,呈一扁三角形间隙。侧隐窝内含有离开硬膜囊后穿出椎间孔前的一段神经。
引起椎管狭窄的病理改变是多方面的,可以是椎体后缘骨质增生,后纵韧带肥厚、骨化,椎间盘后突,也可以是关节突肥大增生,从后方造成侧隐窝狭窄,压迫神经根,也可以是黄韧带增厚,从侧方、侧后方及后方造成椎管狭窄。
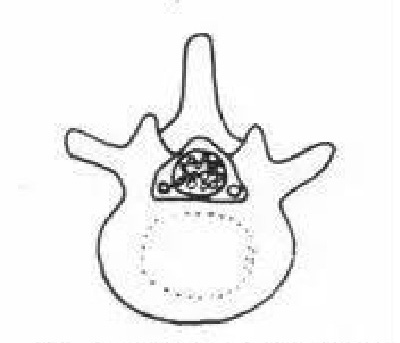
A.正常椎管、硬膜囊与神经根
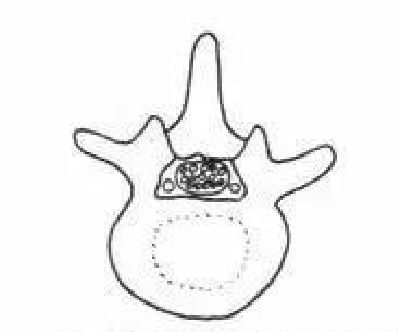
B.椎板及后方黄韧带增厚引起的椎骨狭窄
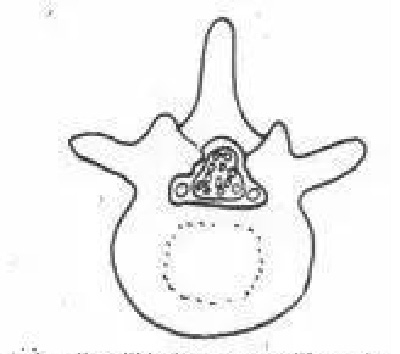
C.关节突肥大增生性椎管狭窄
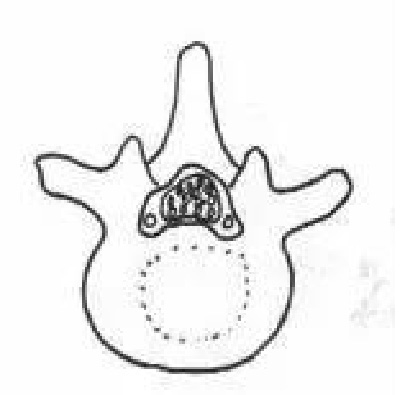
D.椎体后缘增生性椎管狭窄
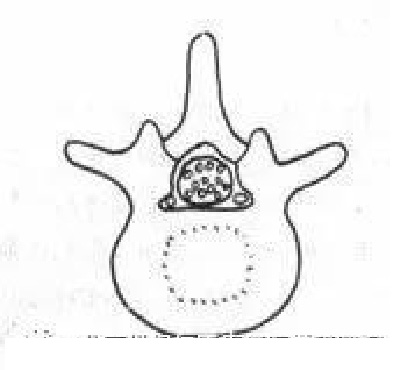
E.下关节突增生引起的侧隐窝狭窄
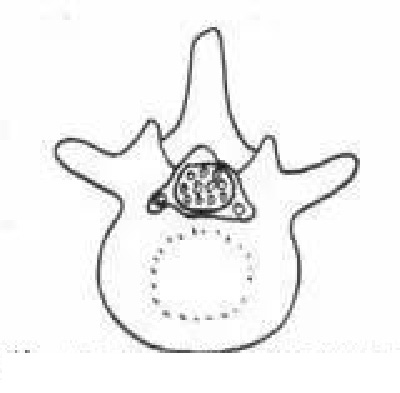
F.椎体后缘增生引起的侧隐窝狭窄
四、症状
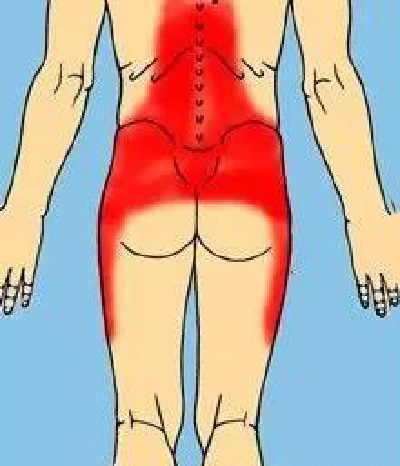
1.间歇性跛行:当患者步行一定距离(数米-数百米)后,出现一侧和双侧腰酸、腿疼、下肢麻木、无力以致跛行,当弯腰、蹲下或坐下休息数分钟后有可继续步行,但距离较正常人为短。因有间歇期,故名间歇性跛行。跛行的间歇距离可随着病情的逐渐加重而逐渐缩短,严重者不能下地行走。

2.腰部后伸受限及疼痛:当腰椎由中立位到后伸位时,椎管后方的小关节囊及黄韧带挤向椎管,椎管长度亦缩短,椎间孔变窄,以致椎管内及椎间孔内的有效空间变窄,并由此出现各种症状。
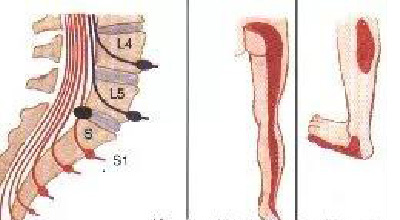
3.根性症状:当神经根管和椎间孔狭窄时,可出现下肢神经症状,表现为放射性下肢痛、麻木、发凉或肌肉萎缩无力。L4神经根受累时出现小腿前内侧的疼痛及麻木,股四头肌萎缩、无力及膝反射减弱;L5神经根受累时疼痛和麻木出现在小腿前外侧、足背和第一、二趾,胫前肌萎缩,足背伸无力;S1神经根受累时疼痛和麻木出现在小腿后方、足跟或足背外侧;小腿三头肌萎缩无力,跟腱反射减弱。
4.腰背痛:腰椎管狭窄症患者的腰背痛与椎间盘突出引起的疼痛相比常常较轻微,并且有慢性加重的趋势。有些患者不活动时出现的疼痛,当活动数小时反而减轻,但当活动时间过久反而可产生较原疼痛更加剧烈的疼痛。而椎间盘突出产生的疼痛以活动时为主,休息时则可缓解。
五、体征
病人症状与体征多不一致,一般症状重而体征轻。尤其是住院患者经卧床休息后,往往无明显体征。病人可有腰椎屈伸活动受限、病处压痛。有根性症状的患者可有患侧受压神经支配区肌力及皮肤感觉减退。
六、影像学表现
1.X线检查
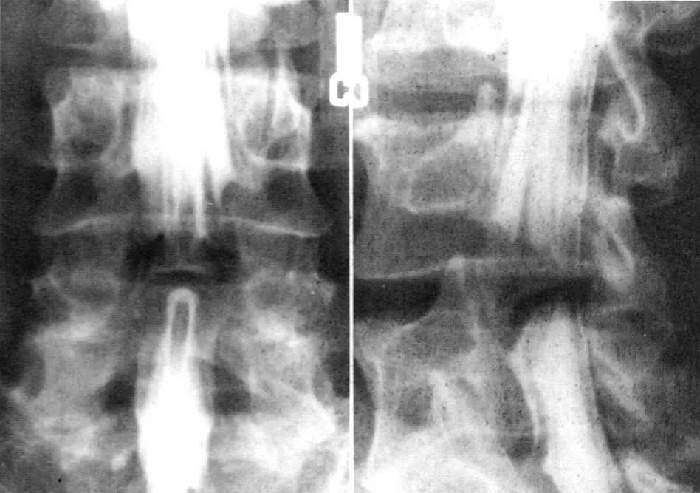
在CT和MRI尚未问世或普及应用前,摄取腰椎正位片与侧位X线片进行椎管径的测量,是评估腰椎椎管狭窄的主要手段。其具体方法为:通过正位片进行椎管横径(双侧椎弓根内缘的间距)的测量和侧位片椎管矢状径(椎体后缘至椎板与棘突交界处的距离)的测量。以往认为横径小于18mm,矢状径小于13mm提示存在有椎管狭窄。
现在X线检查更多的是作为诊断的辅助检查,X线上可以观察脊柱曲度的改变,椎间高度的变化,有无椎体边缘骨赘,关节突关节形态,有无椎体不稳或滑脱。
2.椎管造影
腰椎管狭窄者椎管造影均有不同程度的造影剂充盈缺损。完全梗阻断处常呈幕帘状、笔尖状,弹头状样充盈缺损。完全梗阻断处常呈点滴状通过,其结果呈葫芦状、哑铃状或灯笼状等。椎管造影的一个最大的优点是可以让患者在后伸、前屈等不同体位下进行拍片,从而能显示不同体位的动态变化,为临床诊断与治疗提供重要的依据。这是其他检察方法所难以发现的。但椎管造影为有创性检查,患者不易接受,且侧隐窝病变不能清晰显示,不能显示椎管横断面骨和神经根形态。目前绝大多数腰椎管狭窄症可以通过CT或MRI准确的诊断,椎管造影检查在临床应用已经很少。
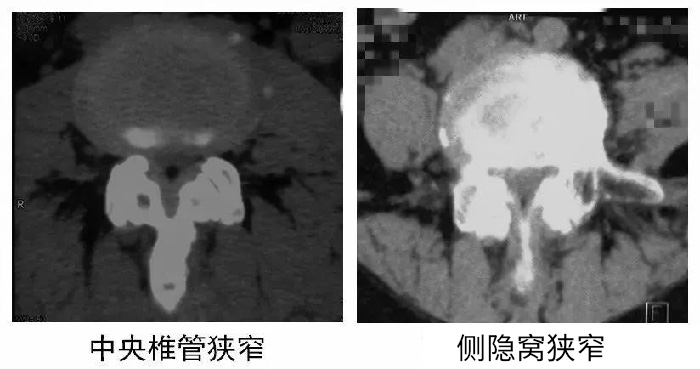
3.CT检查
CT具有较高的空间分辨力,在横截面上能够清楚地显示骨性和软组织结构,通过选用适当的窗宽,可以获得椎骨、椎间盘、黄韧带满意的层面图像,这些是X线平片和椎管造影无法比拟的。 CT扫描在诊断腰椎病是一项极好的检查手段,应用CT扫描所得结果与临床符合率高。椎管横径为双侧椎弓根的内侧缘距离,小于13mm时为绝对狭窄,矢状径为椎体后缘中央至棘突根部的距离,小于13mm为相对狭窄,小于10mm时为绝对狭窄,侧隐窝大于5mm者一般不会产生压迫症状,小于3mm约有50%的人会产生压迫症状,小于2mm为绝对狭窄。
以上测量仅限于椎管径线的测量,但人体椎管的形态并不规则,这就引入了二维的测量。Heggeness等在利用CTM对椎管横截面积进行了测量,认为正常人腰椎管横截面积为180mm2,小于100 mm2为中央型腰椎管狭窄。Ullrich等报告椎管横截面积小于145mm2为椎管狭窄。
但CT检查不足之处在于对软组织分辨率相对较低,不能直接进行矢状面、斜面扫描。对纤维环膨出显示较模糊,有假阳性情况。
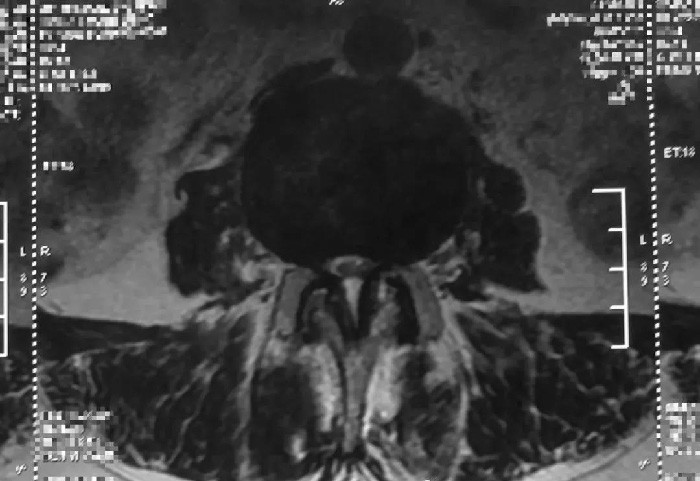
4.MRI检查
腰椎MRI检查能够清楚地显示椎管、硬膜囊外脂肪、硬膜囊、脑脊液、脊髓等结构。它对软组织成像分辨能力比CT更高,除了能够横断面扫描成像外,还能够进行矢状位的成像。但MRI价格相对昂贵,黄韧带骨化及纤维环钙化的辨识能力差。
七、手术治疗
手术是治疗退行性腰椎管狭窄症的有效方法之一。关于手术治疗的研究很多,大多数研究显示手术治疗的近期及远期疗效优于保守治疗。Weinstein等学者2008年发表于新英格兰杂志的著名SPORT(The Spine Patient Outcomes Research Trial)研究结果显示,手术治疗腰椎管狭窄症的效果要明显好于保守治疗。但值得注意的是近年来一些高质量的随机对照研究(Randomized Controlled Test, RCT)却有不一致的结论,显示腰椎管狭窄症的外科治疗较保守治疗无明显优势。Spine杂志2016年的一篇系统综述,纳入了5篇高质量的RCT研究,结果显示目前的研究证据尚不能得出手术治疗优于保守治疗的结论。但临床大部分学者认为,对于腰椎管狭窄严重,下肢疼痛、间歇性踱行、马尾综合征等症状明显,严重影响患者日常生活、工作,经保守治疗3—6个月无明显缓解,全身情况可耐受手术者,应行手术治疗。
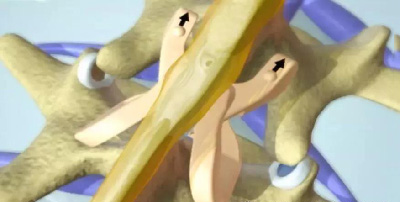
一、减压
腰椎管狭窄症的手术治疗主要是为了对责任节段进行彻底减压,松解受压迫的神经组织,同时尽量保证或重建脊柱的稳定性,从而缓解患者症状。对于责任节段的确定,应结合临床症状、神经定位体征及影像学检查结果,以获得准确定位。
减压手术方式根据减压的部分及范围主要包括椎管减压和神经根管的减压。近年来越来越多学者强调有限减压手术,不主张大范围减压手术。主张采用较小或微创手术的方式,对责任节段受压部位进行有限的减压以达到缓解症状的目的,同时尽可能保留脊柱结构,以维持术后腰椎的稳定性。
二、植骨融合和内固定
并非所有的腰椎管狭窄症手术都必须辅以内固定治疗,目前对融合内固定的指征仍存有争议。一般认为当存在以下情况时需行融合内固定术:术前存在腰椎不稳,术中减压广泛、小关节切除>50%等。经典的固定方式是椎弓根螺钉内固定,经典的融合方式是后外侧融合及椎间融合。以椎间自体骨移植融合率最高。椎间融合术操作相对复杂,但可更好的恢复椎间隙高度及生理曲度,融合率高,能很好地维持脊柱稳定性。
三、非融合弹性固定
腰椎管减压椎间植骨融合内固定术是多年来治疗腰椎管狭窄症的经典手术方式,然而随其应用增多,一些并发症如假关节形成、内固定断裂、相邻节段退变等报道也逐渐增多。为了预防这些并发症,一些学者提出了基于椎弓根螺钉系统的脊柱非融合技术。基于椎弓根螺钉系统的非融合固定,是指用特制的有一定活动度的或弹性的椎弓根螺钉连接系统代替传统钛棒的一种固定方式。代表的内固定装置有Dynesys、PEEK棒、ISObar TTL等。非融合固定的手术操作相对融合手术简单,且具有保留脊柱部分活动度,预防相邻节段退变的潜力。但目前文献报道的结果来看,弹性固定的治疗效果仍需要进一步的验证。

四、棘突间撑开器
棘突间撑开系统是近年来出现的治疗腰椎管狭窄症的一种新方法。分为静态固定系统和动态固定系统两种。静态装置包括X-Stop、Rocker和Wallis等,主要通过刚性结构维持棘突间的高度。动态装置以Coflex、DIAM为代表,利用带有弹性的置人物来维持棘突间的高度和柔韧性。棘突间撑开器可恢复椎间高度和椎间孔高度,可限制腰椎后伸,避免黄韧带褶皱、缓解椎间盘负荷,从而减轻椎管狭窄以缓解症状,同时能增加腰椎稳定性,尽可能保留运动功能。主要适用于中央型椎管狭窄、黄韧带肥厚、椎间孔狭窄等。相对于传统的椎弓根螺钉系统,棘突间撑开器操作简单,手术时间短,出血少,术后患者也恢复较快。但近年来对棘突间撑开器的一部分随访研究结果却显示棘突间撑开器的中远期治疗效果并不满意,对于棘突间融合器治疗腰椎管狭窄症仍需要进一步随访观察。
五、椎间孔镜
近年来脊柱内镜得到了迅速的推广,椎间孔镜技术获得了突破性进展,相关的设备器械也有了较大进步与提高。椎间孔镜的适应证也由最初的软性椎间盘突出,逐渐发展治疗腰椎管狭窄症。腰椎管狭窄症尤其是侧隐窝狭窄症的微创内窥镜治疗也取得了较好的临床效果。精准的靶向技术使得椎间孔镜的通道到达致压位置,骨性环锯及镜下磨钻,提高了椎间孔成型的效果及骨性狭窄的处理能力。越来越多的脊柱外科医生开始应用脊柱内镜技术治疗腰椎管狭窄症,腰椎管狭窄症的内镜治疗也取得了令人鼓舞的结果。
版权声明:本文来源于网络,版权归原作者所有,如有侵权,请告知删除。文章内容仅代表作者本人观点,仅供临床思路参考,非中医专业人员请勿试药。



