腰椎椎管狭窄症,多发于40岁以上的中老年人,是指各种原因引起椎管各径线缩短,压迫硬膜囊,脊髓或神经根,从而导致相应神经功能障碍的一类疾病,它是导致腰痛及腰腿痛等常见腰椎病的病因之一,属于临床常见病症。今天早读为大家系统详解腰椎管狭窄症的诊治,值得大家学习参考!
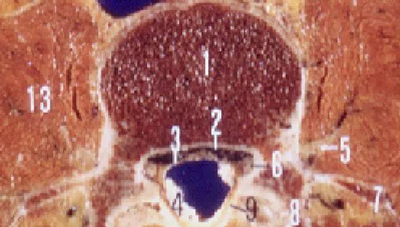
一、椎管的应用解剖
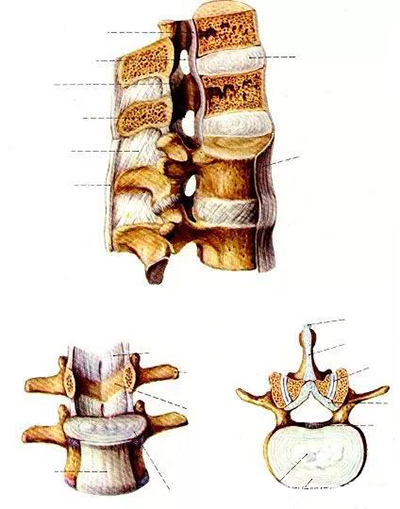
前壁:椎体、纤维环、后纵韧带。
后壁:椎弓和黄韧带。
两侧:椎弓根、上下关节突及关节囊,并以椎间孔向外开放。
黄韧带:起于上位椎管的下前缘,止于下位椎管的上后缘。
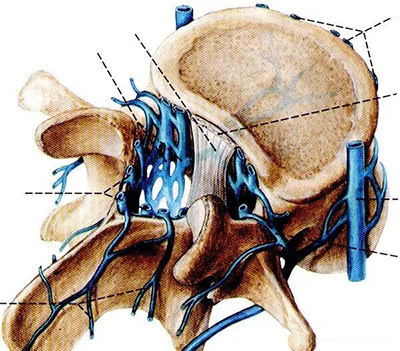
中央椎管:各腰椎椎孔形状,腰1、2多呈卵圆形,腰3、4多呈三角形,腰5多呈三叶形,其他尚可呈钟形、或橄榄形。因退变或其他病变、椎孔形状还可有不同改变。腰椎椎管自腰1、2间隙以下包含马尾神根.其被硬脊膜包围的部分形成硬膜囊,各种经根自硬膜囊发出后在椎管内的一段称为神经根管,以后分别自相应椎间孔穿出。
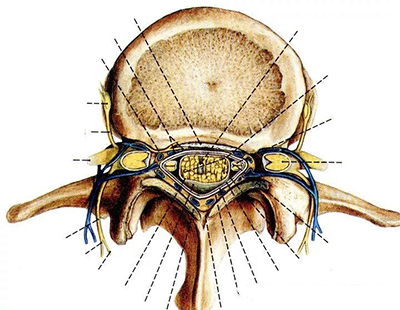
腰神经通道:腰神经根自硬脊膜囊发出后,经过较窄的骨纤维性管道,由椎间管穿出的径路统称为腰神经通道。此通道分为两段,第一段为神经根管,从硬膜囊穿出点至椎间管内口,第2段为椎间管。
盘黄间隙:即椎间盘与黄韧带之间的间隙。
侧隐窝:侧隐窝位于侧椎管,也是神经根管的狭窄部分。
二、腰椎管狭窄症
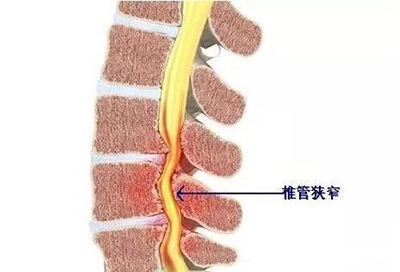
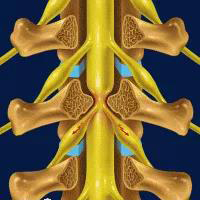

定义:腰椎管狭窄症是指腰椎管、神经根管、椎间孔变形或狭窄并引起马尾神经受压,出现相应临床症状的病症。
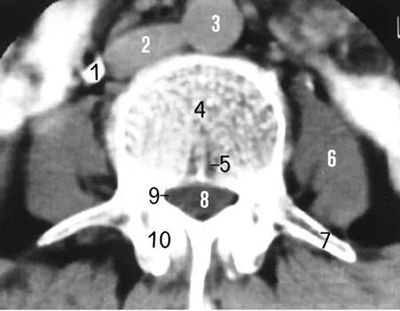
正常椎管
矢径(前后径):13~15mm。
横径(弓根间径):19~29mm (平均24mm)。
临床以矢径确定椎管狭窄
矢径 ‹ 13mm。
横径 ‹ 18mm。
矢径 ‹ 10mm为绝对狭窄。
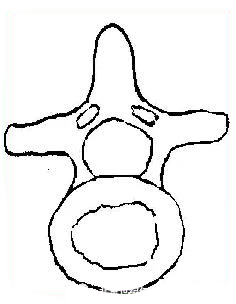
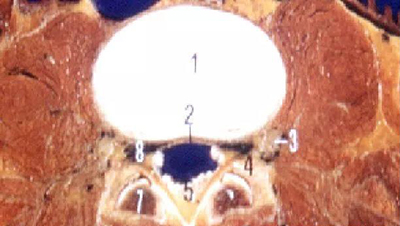
L1~2(圆形)
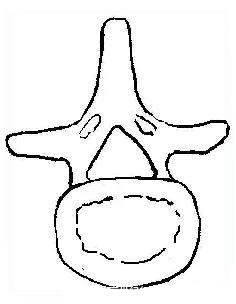
L3~4(三角形)
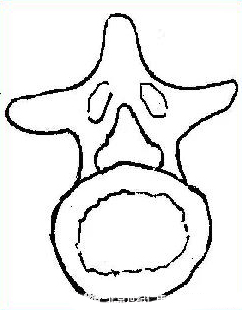
L5(三叶形)
三、分类
根据病因分类
先天发育性椎管狭窄症(原发性)
特发性椎管狭窄症
软骨发育不全性椎管狭窄症
后天获得性椎管狭窄症(继发性)
退变性椎管狭窄症——①中心部,即主椎管;②周围部,侧隐窝及神经根管;③退变性脊椎滑脱。
创伤性
医源性:椎板切除术后,脊椎融合术后及髓核溶解术后。
崩裂滑脱
混合型(指多种因素共存者)
其他(指上述几种原因之外的,如氟骨症,畸形性骨炎)
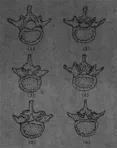
(1)正常(2)发育性(3)退行性(4)发育性+椎间盘突出(5)退行性+椎间盘突出(6)发育性+退行性
根据椎管狭窄的范围分类
局限性腰椎管狭窄
广泛性腰椎管狭窄
按发病类型分类
椎管中央狭窄
侧隐窝狭窄
椎间孔狭窄
腰椎3~5是椎管狭窄的好发部位。
四、临床表现

临床表现
下腰痛常伴有单侧或双侧臀部、大腿外侧胀痛,感觉异常或下肢无力。
行走或站立时症状较重,下蹲或平卧时症状减轻或消失,活动时感觉骑自行车的体位比较舒适。
脊柱后伸时症状加重,前屈时症状减轻或消失。
脊柱位于后伸位时椎间盘突入椎管内,前椎管长度有所增加,后椎管长度缩短,黄韧带随之突入椎管,神经根横断面的直径增加而受压,所以腰腿痛症状加重;
脊柱前屈位时可使椎间盘在椎管内突出减少,椎管前壁长度缩短,椎管后壁明显增长,椎管内黄韧带突出减少,神经根横断面缩小和伸长,椎管内容积相对增加而使症状趋缓或消失。
神经性间歇性跛行。
腰椎管狭窄症的典型症状,是诊断本病重要的临床依据。
神经性间歇跛行是疼痛与体位相关的行走(对脊柱的体重负荷)时下肢疼痛、麻木、乏力感的加剧,继之不能前进的状态。有前倾(前屈位)姿势下休息后改善可再度行走的特征(骑自行车、稍有前倾姿势可无症状)。由于行走也可出现异常感觉,如从足尖上行到臀部及会阴,或从臀部下行到下肢的感觉变化。有时也因行走而产生尿意、尿失禁、阴茎勃起等膀胱、直肠障碍。
神经性间歇跛行根据临床症状和狭窄状态分为三种类型
神经根型间歇跛行是以单一神经根障碍,与神经根分布一致的一侧下肢疼痛、麻木感为特征,大多数腰椎病均属此类。
马尾型间歇跛行是全部马尾受到挤压,主诉双腿麻木,呈多神经根性障碍。常伴有会阴部感觉障碍及膀胱直肠障碍,但无疼痛为其特征。
混合型间歇跛行是神经根型与马尾型病变联合引起的障碍。
主诉多而体征少。
在本病的各期,均有许多主诉.尤其是当患者长距离步行或处于各种增加推管内压的被迫体位时.主诉更多,甚至可有典型的坐骨神经放射性疼表现.但在就诊检查时多无阳性表现.直腿抬高试验常为阴性。
与主观症状相比通常客观检查阳性所见较少。神经根型障碍时如同腰椎间盘脱出,有感觉障碍、肌力降低、下肢深部腱反射减弱等。还有神经根刺激症状及去神经症状,对诊断障碍的位置有所帮助。马尾型障碍时即使是安静时两侧跟腱反射通常均消失。如果安静时未引出跟腱反射,负荷试验下两侧跟腱反射也消失。
五、辅助检查
x线平片
脊柱弧度的改变
有脊柱侧弯和生理前凸加大或减小。其生理前凸增大,腰骶部劳损,致使椎间盘早期退变。
椎间隙变窄
是椎间盘退变的表现,同时又是退变型椎管狭窄症的根源。好发部位以腰椎4—5多见,腰椎5--骶椎1次之。
椎体缘骨赘
椎体缘唇样变是诊断退行性脊柱病变的依据,好发于椎体后缘,系因后纵韧带或间盘弛张向后膨出,强行牵拉所致,多见于腰椎3—5的后缘。
有时不局限于一个节段,而是广泛性腰椎管狭窄,椎板密度增高,椎板间隙窄及椎弓根短。
关节突关节退变肥大
见于椎间盘退变萎缩的病例,由于椎间盘变薄,后关节互相重叠,长期劳损可导致关节肥大增生,甚至呈球形,小关节间隙狭窄模糊,后关节突硬化,可出现左右关节间的距离变窄。
椎体滑脱
间隙变窄,韧带松弛,腰骶角增大,关节突退变,部分骨质缺损,上下关节突失去挂钩的作用,椎体可向前、向后或向侧方滑脱。这种原因引起的滑脱可称为“假性脊柱滑脱症”。
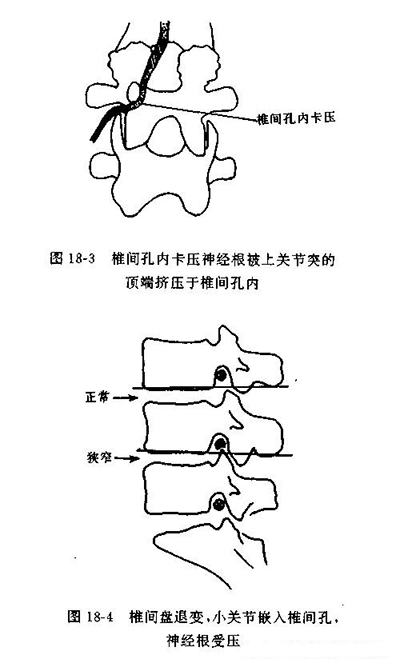
神经根管狭窄伴有推间关节半脱位
这可在侧位x线上画一条椎体关节线来表示,即在椎体下方画一条平行线向后延伸,正常时,它穿越下脊柱的上关节突顶端。如椎间关节无半脱位,平行线下面的关节形成一个均匀的“S”形,如有半脱位“S”线将中断。
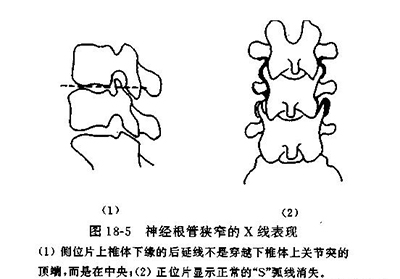
腰椎管测量
国外学者认为,x片测量若椎管横径小于20mm,矢状径小于15mm应考虑为椎管狭窄。15-17cm为狭小椎管。
国内有学者认为腰椎横径腰3≤23mm;腰4≤25mm; 腰5≤27mm可考虑横径狭窄。腰椎管矢状径<13mm应考虑狭窄。
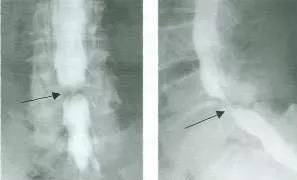
脊髓造影
椎管造影是判断腰椎管狭窄症的重要方法之一,其优点是在不同部位重复观察造影柱的形态、硬脊膜外间隙的宽度和硬脊膜囊前后径及横径、神经根鞘充盈程度,并与狭窄部位上下进行对比,有助于诊断狭窄部位范围及其程度。
腰椎管狭窄者椎管造影均有不同程度的造影剂充盈缺损,有的完全梗阻,完全梗阻断面常呈幕帘状、笔尖状,有的呈弹头状,有的呈毛刷样充盈缺损。部份梗阻表现在狭窄处呈点滴状,呈葫芦状。椎管造影在诊断腰椎管狭窄症中有重要价值。如能直接在透视下动态观察造影剂在椎管内流动的情况,通过多方面的检查,可显示椎管的全貌。摄正、侧位片和斜位片,造影可以明确显示便膜囊和神经根袖的形态和位置的变化。
脊髓造影的诊断符合率为90%左右,但不能显示侧隐窝。对侧隐窝的狭窄诊断较准确的是CT。
CT
CT可清楚地显示椎管横断面的骨性结构,对侧隐窝狭窄,黄韧带肥厚,椎间小关节病变及神经孔周围极外型推间盘突出的显示有独特的临床价值,CT可提出比椎管造影更准确的鉴别诊断。CT对蛛网膜下腔观察不如脊髓造影。
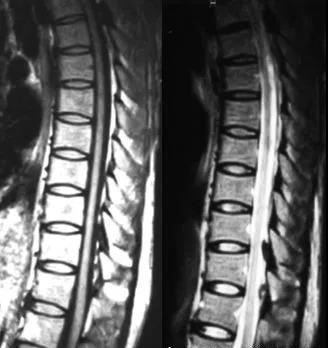
MRI
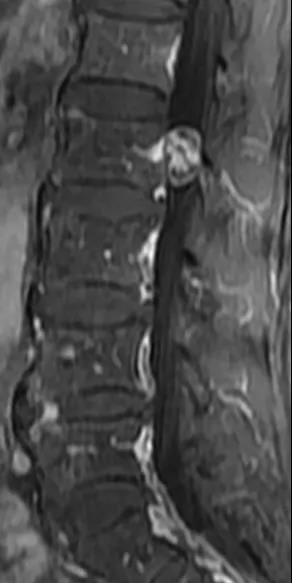
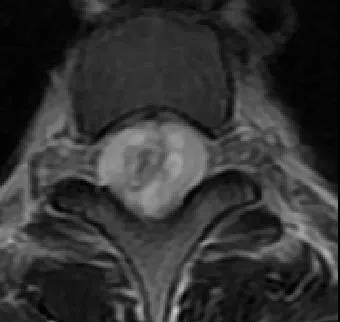
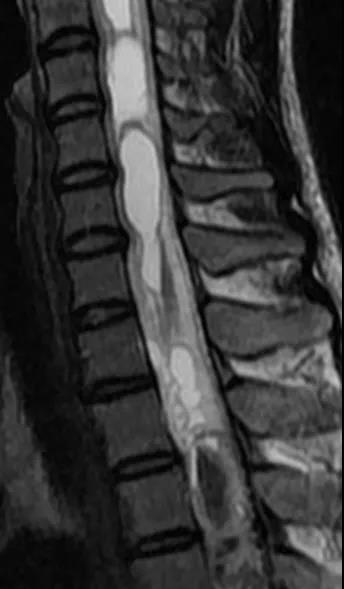
可提供腰椎管的矢状面、冠状面和轴位横断面上的影像。椎管狭窄以T2加权像显示较好,脑脊液为高信号,产生所谓“脊髓造影”的效果,而骨质增生,骨赘、间盘均为低信号,能清晰地显示椎管狭窄,以及对脊髓的压迫情况。但对肥大的黄韧带、骨质增生等的判断则不如较高清晰度CT扫描。
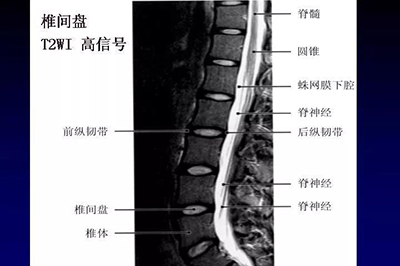
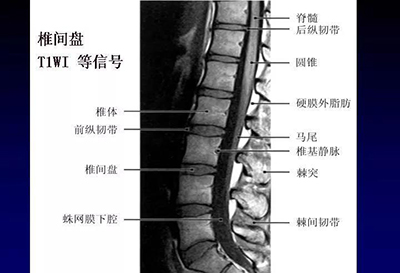
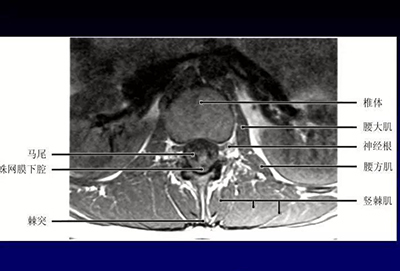
腰椎正常MRI解剖。
腰椎管狭窄MRI表现。
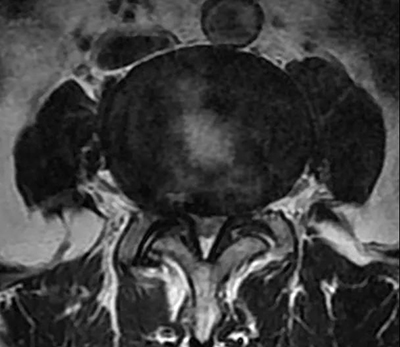
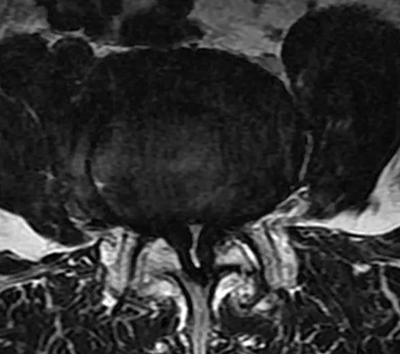
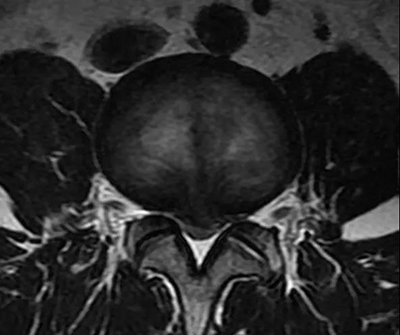
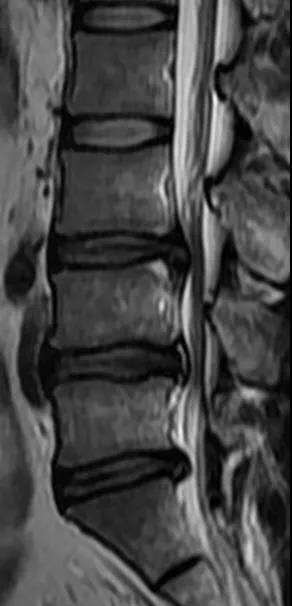
鉴别诊断
椎体转移瘤:疼痛加剧,夜间加重,患者体质衰弱,可查到原发肿瘤。MRI可见多个椎体溶骨性破坏,但椎间盘完整。
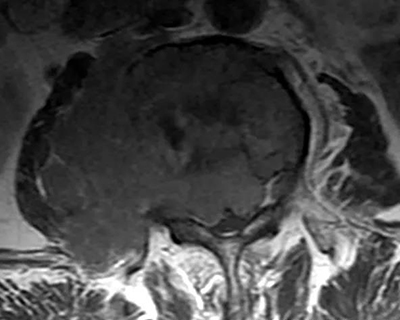
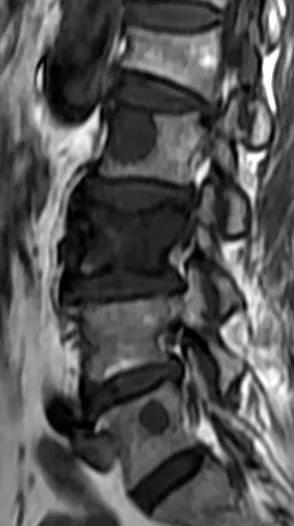
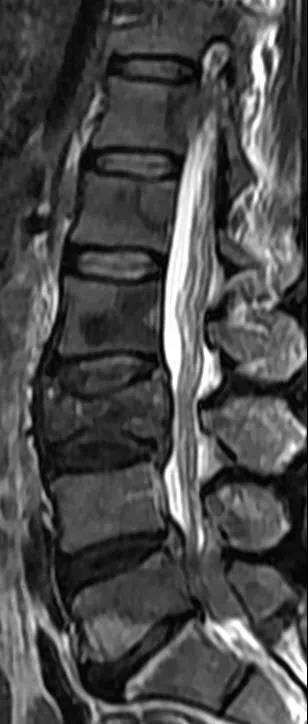
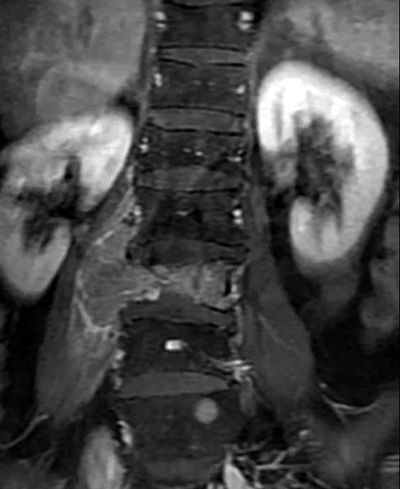
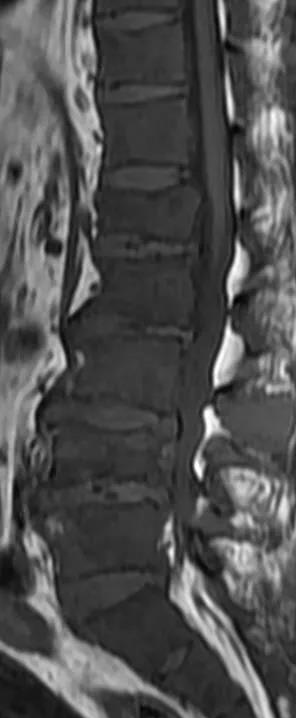
腰椎结核:早期局限性腰椎结核可刺激邻近的神经根,造成腰痛及下肢放射痛。腰椎结核有结核病的全身反应,腰痛较剧,MRI上可见椎体或椎弓根的破坏,并可见椎旁脓肿。对X线片不能显示的椎体早期局限性结核病灶有独特作用。
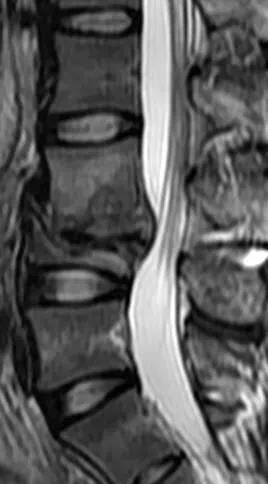
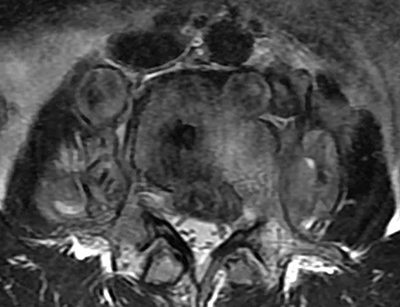
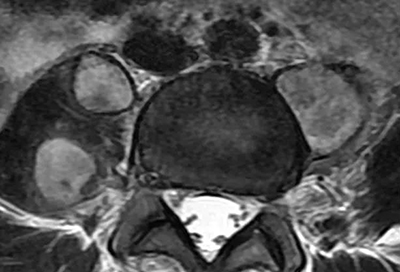
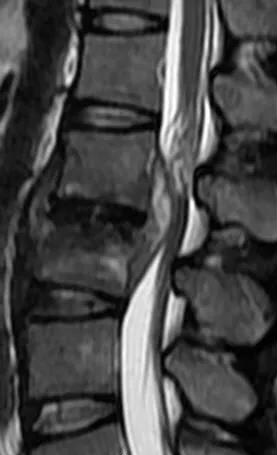
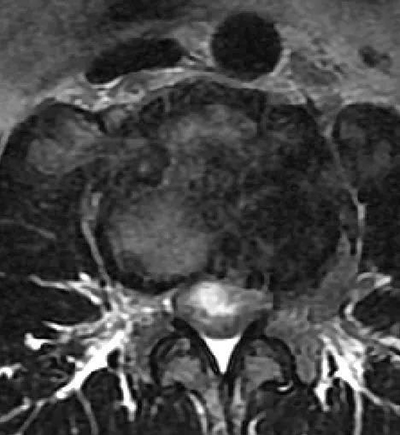
神经源性肿瘤:为慢性进行性疾患,无间歇好转或自愈现象,常有大小便失禁。脑脊液蛋白增高,MRI可敏感的发现肿块及其与脊髓或椎体的关系。
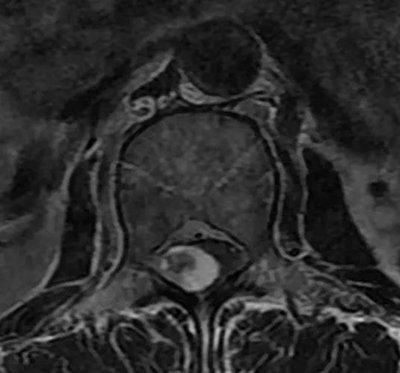
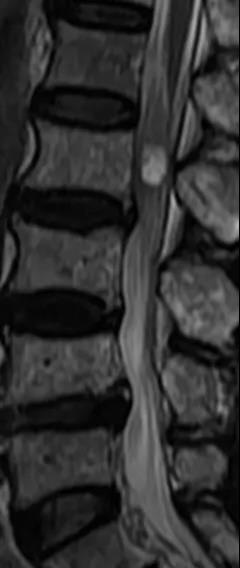
六、治疗
对腰椎管狭窄症多采取非手术治疗与手术治疗两种方法。一般对退行性腰椎管狭窄症非手术治疗可使症状缓解,但对发育性腰椎管狭窄症非手术治疗则收效不大。
非手术治疗
卧床休息:一般卧床休息3~5周,可使腰腿痛减轻、缓解,因卧床休息可减轻椎间盘的载重负荷及椎间关节的创伤性炎症而缓解症状。
物理治疗:适当的物理治疗可消除局部肌肉痉挛和疲劳。
药物治疗:用非激素类消炎止痛药如吲哚美辛25mg,每日3次,布洛芬0.2g,每日3次等及活血通络类中药以消炎止痛、活血祛瘀而缓解疼痛。
封闭治疗:封闭疗法是指椎板、骶管及硬膜外局部封闭,用类皮质激素作硬膜内或硬膜外注射,能迅速且明显改善症状,但不宜过量或短期内多次注射。硬脊膜外注入激素类药物可增加椎管内的容积,促进静脉回流以减轻症状。所用药物为2%利多卡因2~5ml/次,醋酸泼尼松龙2ml/次或地塞米松10~15mg/次加入适量生理盐水中注入硬脊膜外,每周1次或每月1次,2~3次为一疗程。
使用弹力围腰:可以防止腰部过伸动作。
腰背肌锻炼。
手术治疗
适应症
症状严重,体征经系统保守治疗3个月以上明显无效者。
神经根和马尾神经广泛被压受损或瘫痪者。
腰椎间盘突出合并腰椎惟管狭窄者。
椎管狭窄合并腰椎峡部不连与滑脱。
经椎管造影、CT或MRI证实有局部明显狭窄并伴有相应的临床症状者。
手术原则
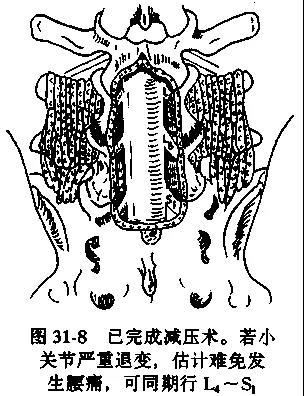
要求显露充分,去除病变,彻底解除神经根和马尾神经的压迫,同时应尽量保留可以保留的骨和软组织结构以减少损伤并保持脊柱的稳定性。
手术方法及范围
先天性--发育性椎管狭窄症
广泛切除椎板并行椎管成形的方式有
将狭窄段的椎板自上而下从两侧根部切除,清理椎管后,将切除内板的椎板再放回原处。
利用自根部切下的棘突,术毕横置于两椎板残断。
获得性椎管狭窄症
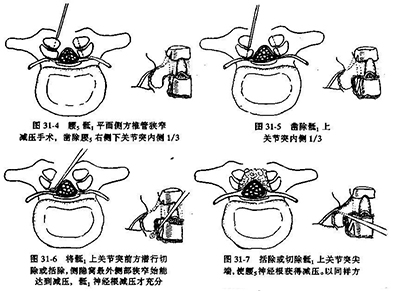
椎板与关节突切除减压的范围,主要根据病变情况。
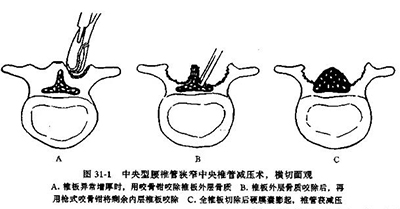
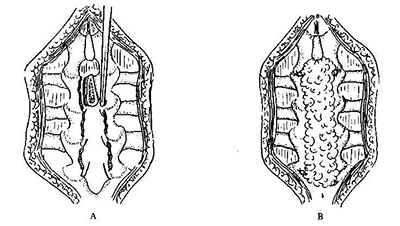
中央性腰椎管狭窄,根据需要切除足够的椎板,直至被压迫的硬脊膜完全膨起或见硬膜搏动。严重的退行性狭窄及先天性狭窄常为多节段性,一般减压范围较广。单一平面狭窄可采用较局限的减压方法。
侧方狭窄,术中应用待制的仪器测定侧隐窝的大小,探查神经根是否受压,如果上关节突内侧缘压迫其下的神经根,则应将其内侧部分切除,直至神经周围完全游离。对增生严重的患者,应将整个小关节突切除;然而在减压时,只要有可能应尽量将小关节突大部保留,以维持脊椎的稳定性。
若只有一个节段狭窄.可将相邻的椎板部分切除,并切除关节突的内侧部,不一定要切除整个椎板或关节突间部。但必须将神经根彻底显露减压,若发现神经根很紧张,应将推弓根的内下方切除解压。这种部分椎板切除术的优点是术后脊椎稳定。若狭窄的范围广泛,则狭窄区的所有椎板和关节突的内侧半均应切除.剩余的一半关节突和峡部仍可保持脊椎稳定。
中央椎管狭窄症常合并侧方椎管狭窄.腰椎管狭窄症常合并椎间盘突出。腰椎管狭窄可由于黄韧带、椎板增生肥厚及关节突关节增生肥大,也可由于椎间隙变窄、椎间盘膨出及椎体后缘骨赘形成。因此手术时应常规注意探查并相应处理上述病变。
七、康复与预防
症状缓解后,应加强腰腹部及下肢肌肉的锻炼,减缓骶棘肌的挛缩和紧张,使腰骶角减小,并有利于增宽椎管,缓解压迫,调整静脉回流,减轻疼痛,恢复正常姿势。
锻炼方式有“飞燕点水式”、“三点式”、“五点式”、“拱桥式”等支撑练功的方法,循序渐进,以增强腰部肌力。
下肢锻炼可脚踩空车,仰卧蹬空,侧卧外摆等动作,有利于增强腿部肌力。
平时要多注意合理的劳动姿势与良好的生活习惯。搬抬重物时,髋膝弯曲下蹲,腰背伸直,重物紧压身体后,方能用力起立和迈步。当在背或扛重物时,胸稍前弯,髋膝稍屈,迈步稳,步子不宜大。睡觉时,头颈部要自然中立位,双髋双膝稍屈,并避免机体受风着凉受潮。
坐立、或伏案工作不要太久,应该避免因长期保持一种姿势所带来的软组织疲劳,剧烈运动前,注意准备活动及保护。
对于使用腰部劳动强度大的职业,要配戴有保护作用的宽腰带。预防椎管狭窄首先要有良好的生活习惯,比如不宜坐位或低头过久等等。要从日常的生活习惯开始,养成良好的姿势。
版权声明:本文来源于网络,版权归原作者所有,如有侵权,请告知删除。文章内容仅代表作者本人观点,仅供临床思路参考,非中医专业人员请勿试药。



