导读
由于 "股骨头缺血性坏死"这个疾病,医生警惕,普通大众也知晓,因此,一旦出现髋关节疼痛,都恐惧是"股骨头缺血性坏死",大部分人都会到医院检查。但髋关节疼痛并非只有股骨头缺血性坏死,还不被人熟知的"髋关节撞击综合征"也是髋关节疼痛的常见原因,包括骨科在内的很多医生都不知道这个疾病,普通大众更无从知晓,因此误漏诊率最高。
髋关节撞击综合征也称股骨髋臼撞击综合征(femoro-acetabular impingement,FAI),由Ganz等于1999年和2003年报道并正式提出,是一组以髋关节解剖结构异常导致股骨近端和髋臼边缘间的撞击,损害髋臼的盂唇和相邻的软骨,引起髋关节慢性疼痛,髋关节活动受限特别是屈曲加内旋受限,如果不加以控制,最终发展为髋关节骨性关节炎。今天早读就为大家详解髋关节撞击综合征的影像学诊断技巧,值得大家学习参考!
一、定义
FAI
髋关节撞击综合征(femoroacetabular impingement,FAI),又称股骨髋臼撞击综合征
青壮年患者髋部疼痛的常见原因之一
目前,多数学者主张将这种撞击现象作为一种独立疾病,成为关节外科的研究热点
定义
Ganz教授等于1999年及2003年报道及正式提出FAI的概念
以髋关节解剖结构异常而引发股骨近端与髋臼间发生撞击,导致髋关节盂唇和关节软骨的退行性化,从而引起髋关节慢性疼痛,髋关节活动范围特别是屈曲加内旋受限,最终为髋关节骨性关节炎
二、FAI的髋关节解剖基础
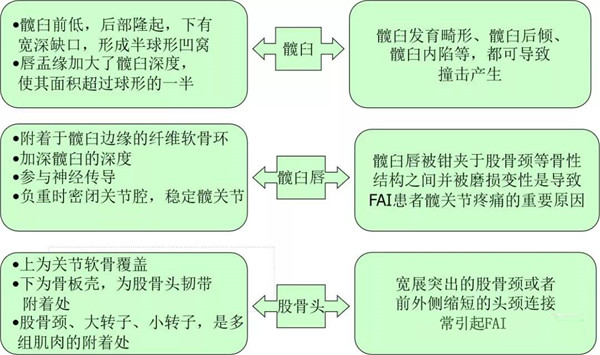
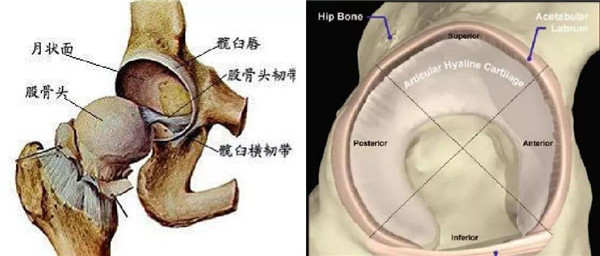
髋臼唇由纤维软骨结构,加深髋臼窝,下方由横韧带封闭
三、FAI的临床特点及发病机制
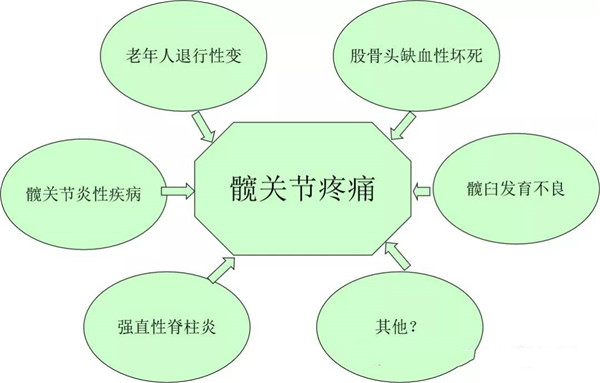
髋关节疼痛原因
临床特点
好发人群:爱好运动的青壮年
髋关节疼痛:
腹股沟处疼痛或臀部深处痛
髋关节屈曲内旋时更加明显
活动受限:
髋关节屈曲内收内旋受限
关节闪痛、关节绞锁、关节弹响
发病机制
股骨近端和(或)髋臼的形态学异常,导致股骨和髋臼的一种异常接触状态
亦可发生在髋部解剖结构正常或者接近正常但髋关节发生过度即超生理功能的活动的患者
宽展突出的股骨颈或者前外侧缩短的头颈连接:易导致关节间隙狭小→股骨颈和髋臼缘重复接触→髋臼盂唇磨损变性以及髋臼关节软骨的损伤
髋臼形态学改变如发育畸形、髋臼后倾、髋臼内陷等:髋臼后倾导致髋臼缘前外侧形成突起,髋关节在屈曲和内旋时遇到障碍,从而导致股骨髋臼撞击
四、分型
凸轮撞击型(cam-type ):股骨头、颈间的凹陷不足
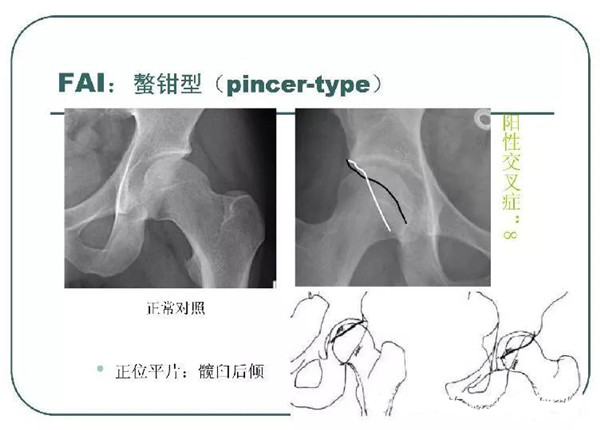
钳夹撞击型(pincer-type):髋臼解剖异常
髋臼后倾、尤其是上1/3的后倾
髋臼过深
髋臼前突
混合型
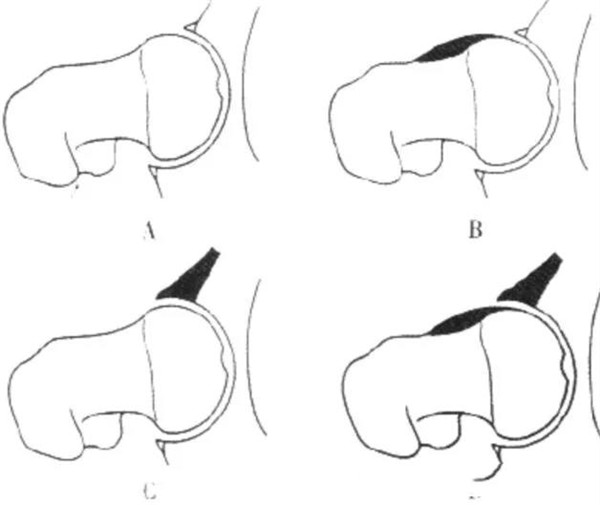
凸轮撞击型
常见于股骨近端畸形
前部或前上部股骨头颈连接处骨质异常突出
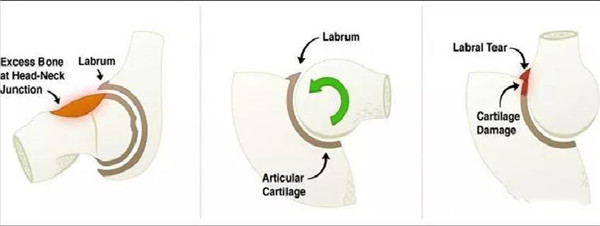
常见于经常运动的男性,常由股骨头的非球形部分或者宽展突出畸形的股骨颈在屈曲和内旋时挤压、碰撞并剪切髋臼软骨及髋臼唇,剪切力造成髋臼唇从表面向内部损伤及从髋臼上撕裂,髋臼软骨的损害通常发生在髋臼的前上部
股骨头颈凹陷减少,呈所谓“手枪柄”样畸形

钳夹撞击型
通常存在于喜好活动的中年女性
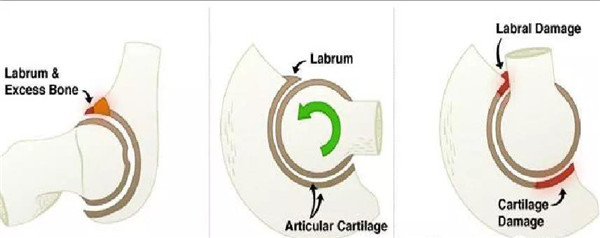
股骨头颈连接处和髋臼缘的异常接触,反复的撞击接触导致髋臼唇的变性,进一步引起髋臼内部囊性变以及髋臼唇周的骨化和髋臼加深。该慢性损伤常位于髋臼软骨周围的狭窄长条状区域。髋臼唇周围的变性通常以骨化形式表现
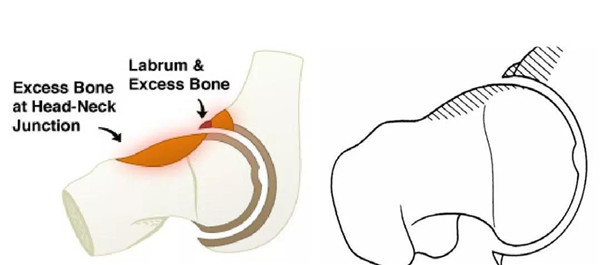
混合型
大部分FAI病例为混合型
五、检查方法
X线平片(首选方法)
骨盆正位片:尾骨尖端指向耻骨联合,且二者之间的距离是1~2 cm
能显示股骨近端、髋臼盂缘的骨性解剖异常
CT
较x线更直观地显示股骨近端、髋臼盂缘的骨性解剖异常
能显示更细微的骨性改变
MRI
可直接显示髋臼唇和关节软骨的损伤
MR髋关节造影:能准确显示FAI伴随的髋臼唇撕裂
X线表现 --凸轮撞击型
直接表现
股骨头颈联合处前上缘骨性突起:“ 枪柄样” 畸形
非圆形的股骨头
股骨头颈偏心距减小
α角增大
继发髋关节退行性变
髋臼唇硬化
髋臼缘骨赘或游离钙化
关节间隙变窄、关节面囊变
股骨头颈间的凹陷不足,伴局部的骨质增生
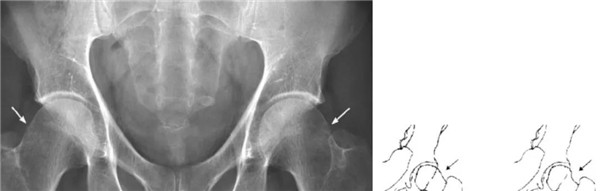
股骨头颈的“ 枪柄样” 畸形
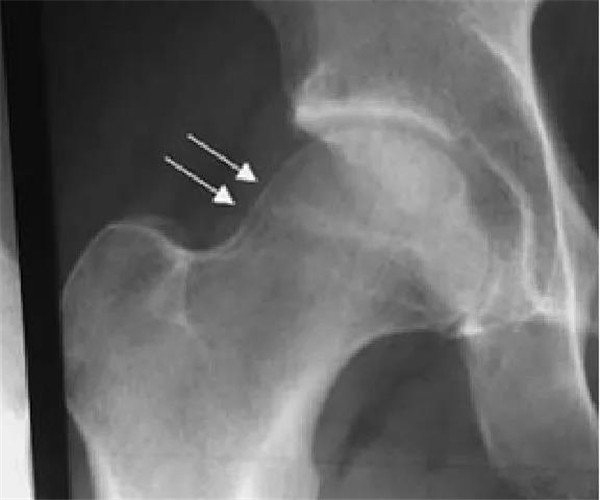
偏心距是水平位投照平片上平行的股骨颈切线与股骨头前缘之间的距离
正常值为11.6mm
FAI偏心距缩短< 7.2mm
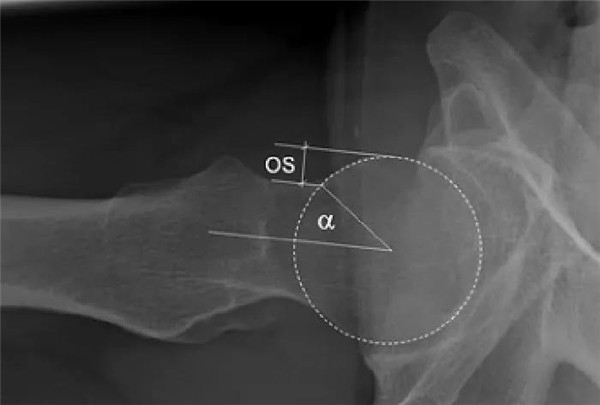
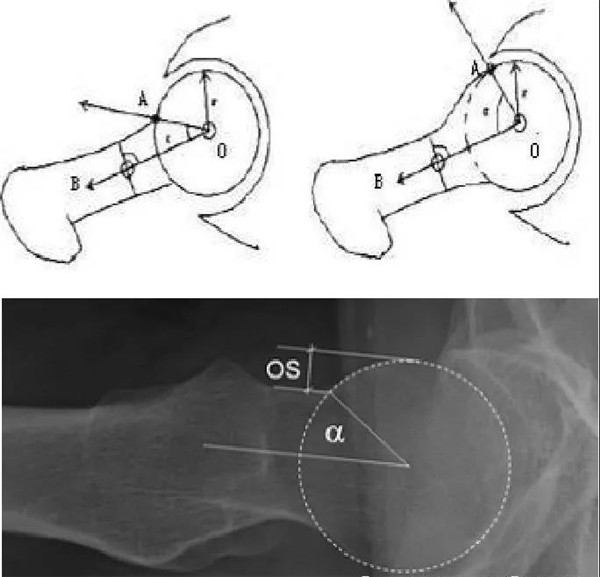
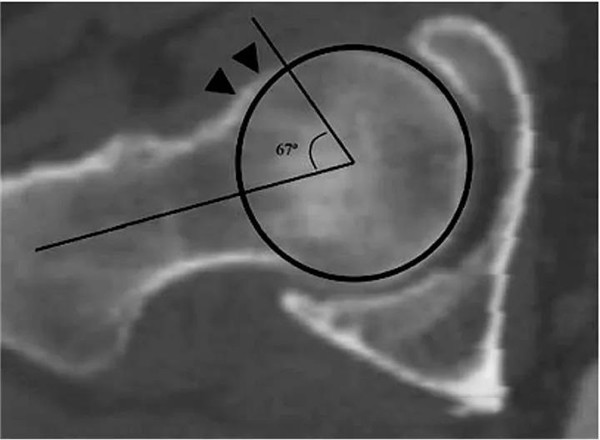
股骨头中心O点为圆心,股骨头正常最大半径为r,从股骨头颈连接处骨质与这个圆的交点(A点)到股骨头中心点作直线OA,此直线与股骨颈中轴线OB的交角为α角
反映股骨颈骨赘突出程度,α角越大,越容易发生前上方股骨头颈与髋臼唇的撞击
FAI组中该角平均为74.0°±5.4°,正常对照组为42.0°±2.2°
α角>50°是诊断FAI的临界值
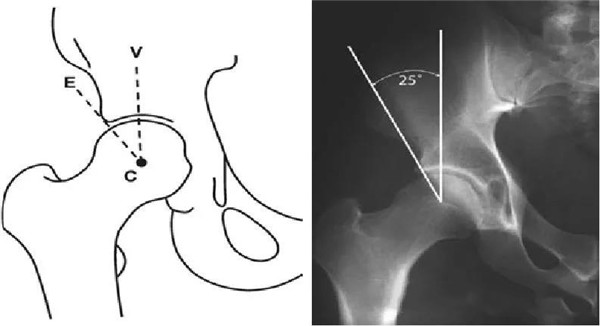
LCE角
髋关节外侧CE角(lateral center-edge angle,LCEA或center-edge angle of Wiberg):根据Wiberg的描述,在骨盆前后位X线片上,C点定义为股骨头的中心,E点为髋臼最外侧处。经过C、E两点的直线与身体中线的平行线之间的夹角即为LCEA。Ogata等定义了一种新的测量方法,即取髋臼侧软骨下硬化带的外缘为E点。正常值:>25°。<20°即可诊断髋关节发育不良。但是若LCEA>45°则说明髋臼有过度覆盖的倾向
X线表现 --钳夹撞击型
直接表现
髋臼发育不良(髋臼过深、髋臼前倾、髋臼后倾、髋臼后壁过度覆盖)
继发髋关节退行性变
髋臼缘骨化或钙化
关节间隙变窄、关节面囊变
髋关节水平轴位上股骨头颈连接部可见局限性的线形切迹或凹陷
股骨颈前上区域的囊变及相邻骨皮质增厚
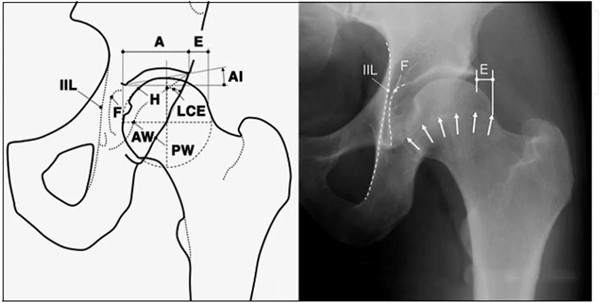
正常髋关节x线表现
中心边缘角(LCE角)正常范围为25一39;髋臼指数(AI)正常值>0;挤压指数(E/A+E)正常值<25%
IIL:髂坐线;AW:髋臼前壁缘;PW:髋臼后壁缘;A为股骨头被髋臼覆盖部分的宽度;E为股骨头未被髋臼覆盖部分的宽度;F为髋臼窝线
髋臼过深
髋臼窝线位于髂坐线内侧
LCE>39°时,提示髋臼过渡覆盖
正常髋臼指数(AI)为正值, AI为0或负值提示髋臼过深
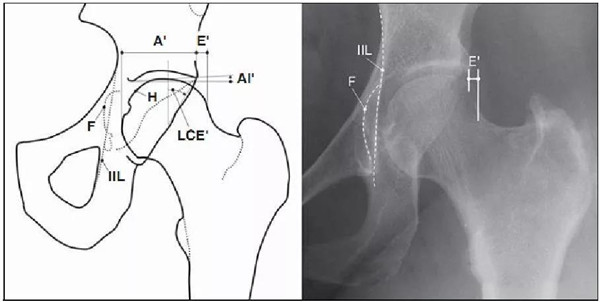
髋臼过深,髋臼窝线位于髂坐线内侧
髋臼过深:髋臼线位于髂坐线内侧
髋臼突出:更内侧
成人:男性>3mm; 女性>6mm
儿童:男性>1mm; 女性>3mm
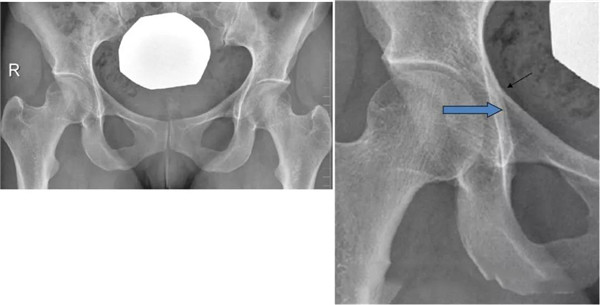
髋臼前突,股骨头与髂坐线相交
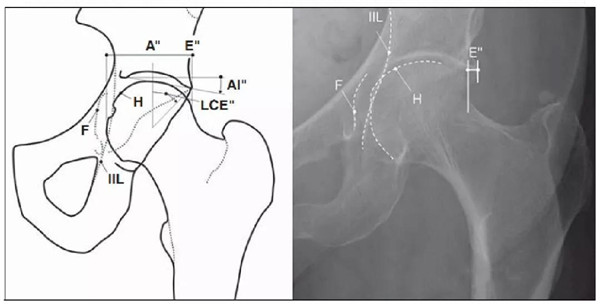
髋臼后倾
髋臼前缘线位于髋臼后缘线的外侧:阳性交叉征(8字征)
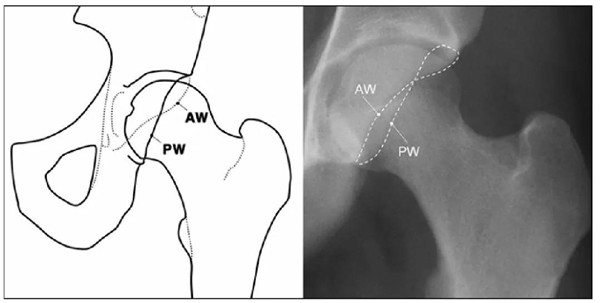
髋臼后壁过度覆盖:髋臼后壁缘位于股骨头中心的外侧,即后壁征
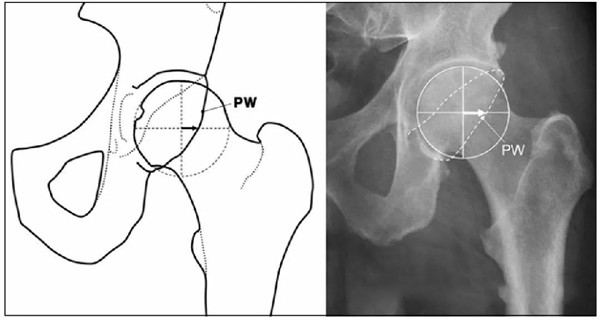
髋臼后突
髋臼唇骨化
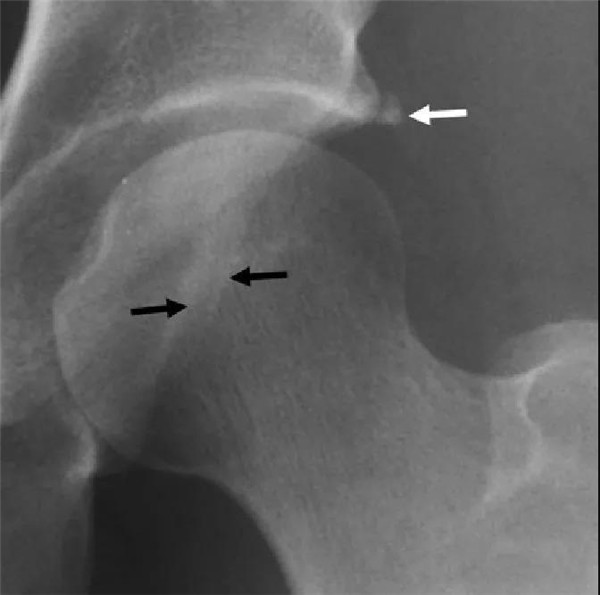
CT表现
扫描部位自髋臼到小转子
以股骨颈轴线为旋转中心轴,所谓股骨颈轴线
根据两个骨盆基点来定:股骨头中心点和股骨颈最狭窄部
CT表现与X线平片相同
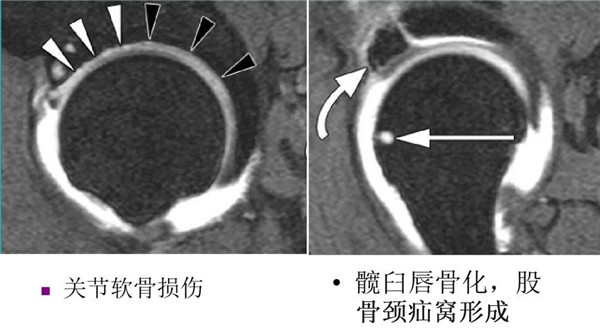
能更清晰显示细微骨质结构改变:髋臼边缘的骨赘、股骨颈疝窝、关节面下囊变等细节
凸轮撞击型FAI
股骨头颈联合处前上缘骨性突起
非圆形的股骨头
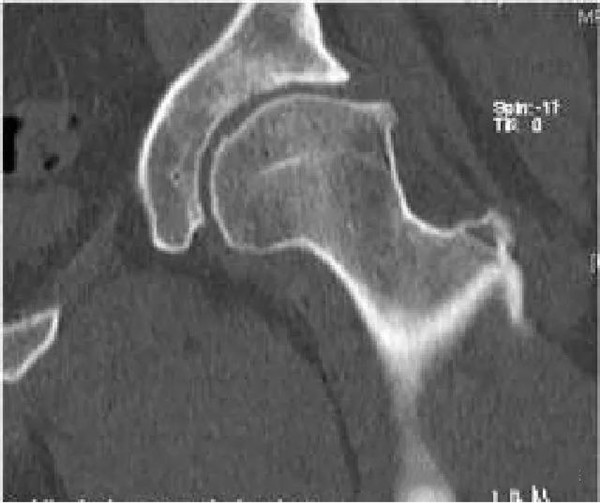
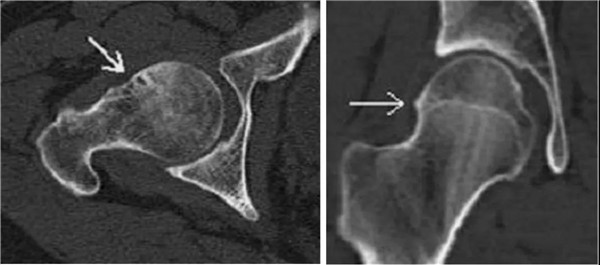
股骨头颈联合处前缘骨性突起、骨质硬化, α角增大
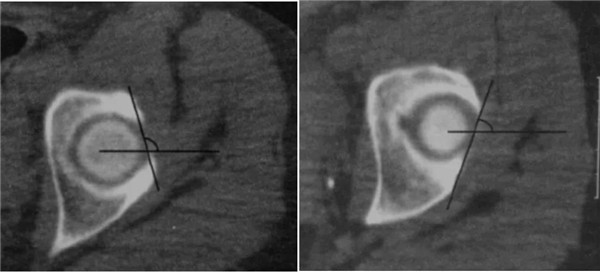
钳夹撞击型FAI
横断面显示髋臼后倾
正常髋臼连线与水平线呈钝角
呈锐角,提示髋臼后倾
MRI表现
基本表现同X线
对髋臼盂唇和软骨损伤的检出有较高的敏感性和特异性
其它表现
股骨颈疝窝
关节积液及滑膜增生
骨髓水肿
MR造影优于常规MR
股骨头颈联合处前上缘骨性突起
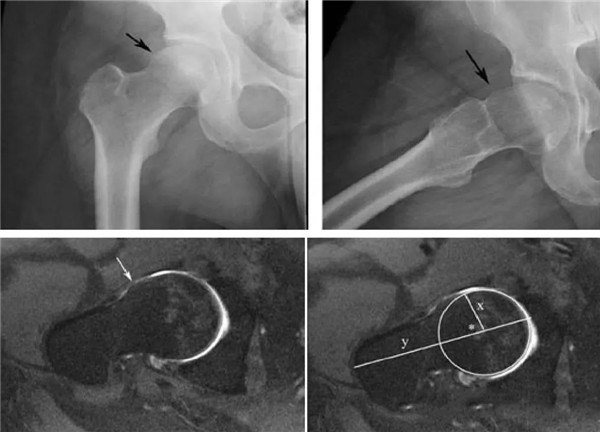
凸轮撞击型FAI--并盂唇撕裂
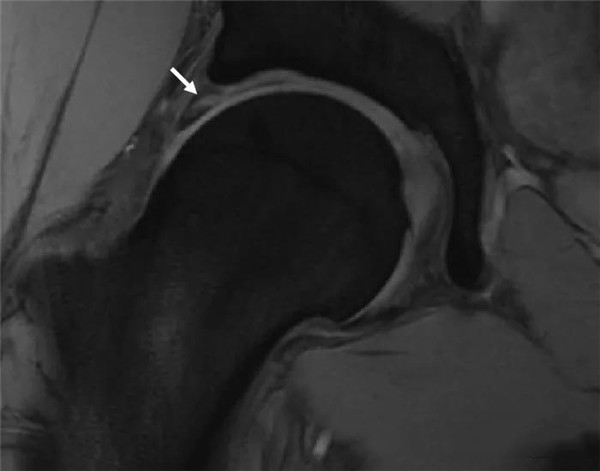
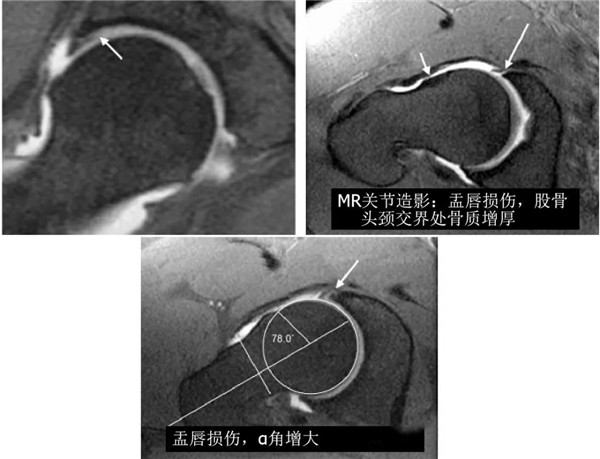
钳夹撞击型FAI—髋臼加深,髋臼盂唇撕裂
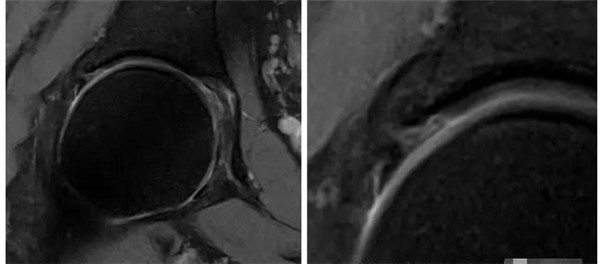
五、综述
临床表现
FAI多见于中青年人,凸轮型(Cma型)FAI多见于爱好运动的青年男性。钳型(Pinceer型)FAI多见于中年女性。临床表现多为轻微外伤后或无外伤的情况下出现腹股沟区慢性疼痛,髋关节活动受限,以屈曲和内旋为著,体育活动或者长时间行走后加重;有时疼痛会向外放射到大转子区,向内放射到内收肌区,甚至放射到臀部。体检可以发现髋关节撞击试验阳性,4字试验阳性。撞击试验分为前方撞击试验和后方撞击试验,前方撞击试验为髋关节被动屈曲90°时内旋、内收,后方撞击试验为髋关节过伸时外旋;如果出现疼痛、活动受限,即为撞击试验阳性。
X线表现
X线表现:诊断髋关节FAI的标准X线平片主要是骨盆前后位、侧位及水平侧位片,均要求患者仰卧位,下肢内旋15°,X线管焦点到胶片的距离为1.2m,前后位片中心线指向双侧髂前上棘连线与耻骨联合上缘的中点。
Pincet型FAI的X线表现:Pincet型FAI一般是由髋臼局限性或普遍性过度覆盖所致。在骨盆前后位片上,如果发现在髋臼上部髋臼前壁缘较髋臼后壁缘更靠近外侧,即出现8字征,提示前方过度覆盖;髋臼线位于髂坐线内侧,提示髋臼过深;股骨头与髋臼线相交,则提示髋臼前突。
Cam型FAI的X线表现:Cam型FAI一般是由股骨头颈交界处的骨性结构异常所致。股骨颈α角是定量反映股骨头颈交界处凹陷程度的指标,股骨颈α角>50°提示股骨头颈交界处骨性结构异常。其他用来评价Cam型FAI的指标包括股骨头颈偏距及偏距率。
CT/MRI表现
在MR平扫图像上,盂唇撕裂表现为盂唇增厚变钝、消失或分离移位,髋臼隐窝变小或消失、髋臼盂唇内出现高信号。髋臼盂唇撕裂常伴有髋臼盂唇退变及盂唇旁囊肿形成。髋臼盂唇退变表现为髋臼盂唇增厚或体积增大,表面不光滑,盂唇内可见稍高信号,多见于髋臼盂唇基底部。盂唇旁囊肿位于髋臼周围软组织内,多位于髋臼外上方或前上方,在T1WI呈低信号,T2WI或T1WI+脂肪抑制呈高信号,边界清楚。
CT及MR可以清楚显示股骨颈疝窝,CT表现为股骨颈前上方的皮质下类圆形低密度区,直径一般<10㎜,边界清晰,周围可见硬化;MRI表现为股骨颈前上方皮质下方的T2WI中或高信号灶,边界清晰,周围可以出现骨髓水肿。关于股骨颈疝窝的形成原因目前尚不明确,大部分学者认为股骨颈疝窝的形成或髋关节前方关节囊与股骨头颈部前方皮质之间的长期磨损及关节囊内压力增高有关,最近有学者认为股骨颈疝窝的形成与Cam型FAI有一定相关性。典型的Cam型FAI可以出现撞击三联征,即髋臼前上盂唇撕裂、髋臼前上软骨损伤及股骨颈α角异常。
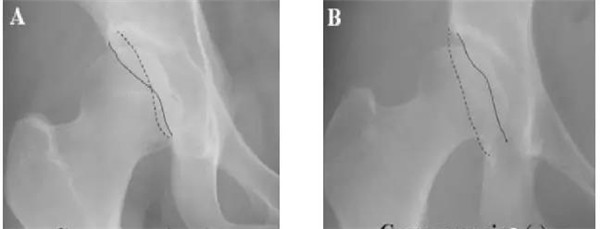
“8”字征
髋臼前倾角的变化:观察髋臼前倾角的变化的前提是清晰标准的X线片。骨盆出现前倾和后倾以及左右旋转都将影响对髋臼前倾角变化的判断。在标准位骨盆前后位X线片上首先要找到髋臼的前壁和后壁(图B):正常髋臼前壁覆盖1/3的股骨头,后壁覆盖1/2的股骨头。髋臼前壁突出或后壁缺损均可造成髋臼后倾,前者髋臼前方过度覆盖,后者髋臼后方覆盖不足。前者因前壁突出,髋臼前缘在上半部分位于后缘的外侧,因而在X线片上呈现出“交叉”征(图A),或称“8”字征。后者因后壁缺损,髋臼后缘位于股骨头中心的内侧,称为“后壁”征。“交叉”征对于发现前倾角小于4°的髋臼具有95%的敏感度和96%的特异性。
六、治疗
保守治疗
主要适用于髋关节疼痛对日常生活和工作影响不显著者,主要措施有避免体力劳动、过量运动及长距离行走;避免引起碰撞的髋关节运动方式,如尽量不要过度屈曲髋关节、降低剧烈活动等。治疗可选用非甾体类抗炎药及软骨保护类药物、局部冲击波治疗等,很多学者认为非手术治疗并没有真正祛除致病的原因,因此只能减轻患者的疼痛,不能从根本上解除关节的继续退变。尽管这样,非手术治疗仍然应该作为治疗的首选,无效者再考虑手术。
手术治疗
主要适用于难以忍受的髋关节疼痛或绞锁症状显著者。对于凸轮型撞击,手术主要包括股骨头成型术及股骨颈成型术。对于钳夹型撞击,手术一般为切除髋臼周围的增生骨组织,对于撕裂或骨化的髋臼唇行部分切除术。若髋臼解剖学异常,可采取改变髋臼形态至正常结构的手术,如髋臼截骨术。除髋臼截骨术外,其他手术都能够在髋关节镜微创下进行。
髋关节镜手术是髋关节撞击综合征的重要手段,可以刨除增生滑膜、打磨突起的骨质、淸理变性的软骨、处理甚至缝合修复撕裂的臼唇,从而袪除病因,解除疼痛,恢复功能。
版权声明:本文来源于网络,版权归原作者所有,如有侵权,请告知删除。文章内容仅代表作者本人观点,仅供临床思路参考,非中医专业人员请勿试药。



